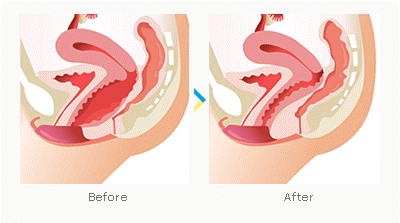
Родовые пути после родов фото, Промежность после родов: как меняется, что делать
Вне овуляции слизь становится более густой и вязкой, поэтому мужским половым клеткам в этот период сложно добраться до полости матки. Самыми опасными периодами для возникновения тромбозов считают сутки после родов или операции кесарева сечения, реже тромбозы возникают через недели после родов. Как выбрать роддом в Москве бесплатно по полису ОМС в году. В середине шейки матки располагается цервикальный канал — он соединяет полость матки и влагалище. Вульвовагинальное ремоделирование , кольпорафия, кольпоперинеорафия.
Длина разреза составляет около 2—3 см, потеря крови при этом минимальна. И самое главное — эта манипуляция совершенно безболезненная: на высоте потуги ткани промежности настолько перерастягиваются, что в них прекращается ток крови, соответственно, не ощущается и боль. А вот сшивают разрез уже под местным обезболиванием, так что опять никакой сильной боли женщина не чувствует, делают это уже после того как родился ребенок и плацента.
Пока мама находится в роддоме, акушерка послеродового отделения каждый день обрабатывает швы антисептиками. Иногда в первые три дня при отеке в области швов к ним прикладывают лед. Тем женщинам, которым сделали в родах разрез промежности, надо будет соблюдать некоторые правила.
Если после обычных родов с эпизиотомией ходить разрешается почти сразу к концу первых суток уже точно , то вот сидеть после эпизиотомии нельзя целых две недели — и это основное неудобство после этой манипуляции.
Кормить ребенка надо будет в лежачем положении, да и самой есть придется стоя или лежа. Если сесть все-таки надо например, предстоит поездка в машине , можно использовать подкладной круг для сиденья продается в аптеках или детский надувной круг для плаванья. Полностью садиться можно будет, когда швы окончательно заживут: чаще всего это происходит в первые две недели после родов. В первые несколько дней после родов не надо сильно тужиться при дефекации, при необходимости можно воспользоваться слабительным.
Можно также устраивать себе воздушные ванны раз или два в день. Кроме обычной проточной воды можно использовать раствор ромашки, календулы. Хронический цервицит может протекать бессимптомно. Основные проявления острого цервицита — отёк шейки матки, который гинеколог может заметить во время осмотра, и слизисто-гнойные выделения из цервикального канала. В некоторых случаях шейка матки краснеет и на ней появляются следы точечного кровоизлияния.
Цервицит, вызванный вирусом простого герпеса, проявляется пузырьками, язвочками на коже и слизистых оболочках. Часто к этим симптомам присоединяется повышение температуры тела, головная боль, нарушение мочеиспускания, увеличение паховых лимфоузлов. Рак шейки матки — это опухоль, которая развивается на фоне злокачественных изменений наружного или внутреннего эпителия. Перерождение клеток эпителия может занимать до 10 лет, и всё это время болезнь будет протекать бессимптомно.
Чаще всего болезнь обнаруживают у пациенток в возрасте 40—49 лет. Рак шейки матки обычно протекает бессимптомно, но по мере роста опухоли появляются обильные водянистые бели и кровянистые выделения. Рак шейки матки — заболевание вирусного происхождения.
Его возбудители — вирусы папилломы человека ВПЧ онкогенных типов, преимущественно го и го.
Заражённые такими вирусами клетки с большой вероятностью становятся раковыми и впоследствии из них формируется опухоль. В то же время инфицирование онкогенными штаммами ВПЧ не означает, что у женщины непременно будет рак шейки матки. Но такая ситуация требует регулярного наблюдения у гинеколога. Для защиты от рака шейки матки и его своевременного обнаружения женщинам важно проходить регулярные обследования у гинеколога, а также сдавать базовые гинекологические анализы: цитологию соскоба шейки матки и цервикального канала, анализ на ВПЧ и мазок на микрофлору влагалища.
Шейка матки — нижняя часть матки. Цервикальный канал, проходящий через неё, соединяет полость матки с влагалищем и обеспечивает защиту внутренних репродуктивных органов от болезнетворных микроорганизмов. Во время менструации через него выходят кровянистые выделения, а при незащищённом половом акте внутрь матки попадают сперматозоиды.
При родах цервикальный канал расширяется и позволяет ребёнку свободно пройти через родовые пути. Шейка матки считается довольно уязвимой частью женской репродуктивной системы. Дело в том, что на границе шейки матки и цервикального канала эпителий меняется. Эта область называется зоной трансформации, и именно в ней чаще всего происходят патологические изменения — в том числе предраковые.
Каталог анализов и услуг. Шейка матки Анализы и обследования Ответы на частые вопросы Коротко о самом важном. Нижняя часть матки, соединяющая её полость и влагалище. Для будущей мамы Смотреть. Анализы: 1 триместр Смотреть. Анализы: 2 триместр Смотреть.
Анализы: 3 триместр Смотреть. Шейка матки и её функции Шейка матки — нижняя часть матки, состоящая из соединительной, мышечной ткани и слизистой оболочки.
Строение женской репродуктивной системы. Изменения шейки матки во время родовой деятельности. При цервиците появляются слизисто-гнойные выделения из цервикального канала. Что такое шейка матки? Сквозь шейку матки проходит цервикальный канал — он соединяет полость матки с влагалищем. Через него выходит менструальная кровь, а при незащищённом половом акте сперматозоиды проникают в матку. Во время родов шейка матки и цервикальный канал раскрываются до 10 см в диаметре, пропуская голову и тело ребёнка.
Что такое цервикальный канал? Цервикальный канал — это узкий проход, расположенный в центре шейки матки. Он соединяет полость матки с влагалищем. Через цервикальный канал во время менструации выходят кровяные выделения. При овуляции слизь в канале разжижается и помогает сперматозоидам проникнуть в матку.
Кроме того, цервикальный канал служит защитным барьером — он препятствует попаданию патогенов в полость матки, маточные трубы и яичники. Во время родов цервикальный канал раскрывается до 10 см в диаметре, пропуская голову и тело ребёнка. Какой длины шейка матки в норме? Длина шейки матки в норме составляет 3—4 см, но этот показатель индивидуален у каждой женщины и может меняться с возрастом.
Справочник Тело человека. Полезная статья? Поделитесь в социальных сетях:. Telegram Вконтакте Twitter Ок. Не нашли ответ на свой вопрос? К врачу-гинекологу нужно обратиться в следующих случаях:.
Если количество выделений резко увеличилось, появились обильные кровяные выделения после того, как их количество уже стало уменьшаться, либо необильные кровянистые выделения долго не прекращаются, появились большие сгустки крови. Обращаться при появлении кровотечения нужно к врачу акушеру-гинекологу, желательно в тот роддом, где принимали роды. Если кровотечение очень обильное требуется несколько прокладок в течение часа , не нужно идти в стационар самой, необходимо вызвать «скорую помощь».
Самой частой причиной поздних послеродовых кровотечений то есть тех, которые возникли позже, чем через 2 часа после родов является задержка части плаценты в полости матки.
Диагноз в этом случае подтверждается при ультразвуковом исследовании. Для удаления остатков плаценты проводится выскабливание стенок матки под общей внутривенной анестезией с обязательной последующей антибактериальной терапией для профилактики инфекционных осложнений. В редких случаях, причинами кровотечения могут быть изменения в системе свертывания крови наследственного или приобретенного характера, заболевания крови.
В этих случаях требуется сложная медикаментозная терапия. Возможно развитие кровотечений, связанных с нарушением сокращения мышц матки. Это так называемое гипотоническое кровотечение. В последовом периоде гипотоническое состояние матки может вызываться ее перерастяжением всвязи с многоводней, многоплодием, крупным плодом, недоразвитием матки. Понижение сократительной способности матки вызывают и изменения в самой ее стенке миомы, последствия воспалительных процессов, частые аборты.
Эти кровотечения чаще всего возникают в первые часы после родов и требуют активного лечения медикаментозными средствами, а в тяжелых случаях и оперативного вмешательства. Резкое неожиданное прекращение кровянистых выделений также должно насторожить женщину и требует срочного обращения к врачу. В этом случае может нарушаться отток крови из матки, то есть лохии скапливаются в полости и развивается так называемая лохиометра. Кровяные сгустки являются хорошей питательной средой для бактерий, поэтому если лохиометру вовремя не лечить, в полость матки проникают бактерии и развивается эндометрит — воспаление слизистой оболочки матки.
После операции кесарева сечения лохиометра возникает чаще, чем после родов через естественные родовые пути. Лечение заключается в назначении средств, сокращающих матку, с одновременным применением спазмолитиков для расслабления шейки матки и восстановления оттока лохий. В некоторых случаях приходится прибегать к вакуумаспирации содержимого матки под общим внутривенным обезболиванием и обязательной последующей антибактериальной терапией.
Выделения приобрели неприятный запах. Это может свидетельствовать о развитии воспалительного процесса во влагалище или в матке. В послеродовом периоде отмечено существенное увеличение состава большинства групп бактерий, включая бактероиды, кишечную палочку, стрептококки, стафилококки. Потенциально все эти виды могут быть причиной возникновения послеродовых инфекционных заболеваний.
Частой проблемой женщин после родов бывает развитие бактериального вагиноза. Бактериальный вагиноз - это патология экосистемы влагалища, вызванная усиленным ростом преимущественно анаэробных бактерий то есть тех, которые растут в бескислородной среде , которые активно размножаются в послеродовом периоде во влагалище женщины и могут являться возбудителями при послеродовых эндометритах или нагноении швов влагалища и шейки матки.
Диагностика бактериального вагиноза основана на измерении кислотности влагалища и обнаружении в мазке на флору специ фических для данного заболевания «ключевых клеток» это клетки слизистой влагалища, облепленные анаэробными бактериями. Лечение бактериального вагиноза в послеродовом периоде проводят местными препаратами. Появление творожистых выделений, зуда, жжения в области половых органов, покраснения свидетельствует о развитии кандидоза влагалища молочницы.
Риск этого осложнения повышается при приеме антибиотиков. Диагностика основывается на обнаружении в мазке на флору большого количества дрожжеподобных грибов.
Для лечения применяют местные препараты в виде вагинальных свечей или таблеток. Гноевидные выделения, боли внизу живота, повышение температуры тела. Эти симптомы могут указывать на развитие серьезного осложнения — послеродового эндометрита воспаления внутренней слизистой оболочки матки. Чаще всего эндометрит встречается у пациенток после кесарева сечения, ручного обследования послеродовой матки, ручного отделения плаценты и выделения последа если самостоятельное отделение последа затруднено в связи с нарушением сократительной функции матки , при длительном безводном промежутке больше 12 часов от моента излития околоплодных вод до рождения малыша , у женщин, поступивших на роды с воспалительными заболеваниями половых путей например, на фоне инфекций, передаваемых половым путем , у пациенток с большим количеством абортов в прошлом.
Классическая форма эндометрита возникает на сутки. Температура тела повышается до градусов, сердцебиение учащается до ударов в минуту. Отмечают угнетение общего состояния, озноб, сухость и гиперемию кожных покровов, болезненность тела матки, гнойные с запахом выделения. Стертая форма возникает на сутки, развивается вяло.
Температура не превышает 38 градусов, нет озноба.

Эндометрит после кесаревасечения всегда протекает в тяжелой форме. В постановке диагноза врачу помогает ультразвуковое исследование матки и общий анализ крови, в котором выявляются признаки воспаления. Лечение эндометрита необходимо начинать как можно раньше. Проводят его в стационаре. Назначают постельный режим, при остром эндометрите холод на низ живота.
Послеродовый эндомерит обязательно лечится антибиотиками, вместе с ними применяют средства, сокращающие матку. В настоящее время во многих клиниках и роддомах проводится промывание полости матки охлажденными растворами антисептиков. В тяжелых случаях обязательно проводится внутривенное вливание солевых растворов для улучшения кровообращения, снятия симптомов интоксикации.
При несвоевременном лечении очень велика опасность распространения воспалительного процесса на всю матку, малый таз, развитием сепсиса появление в крови инфекционных агентов , вплоть до гибели пациентки.